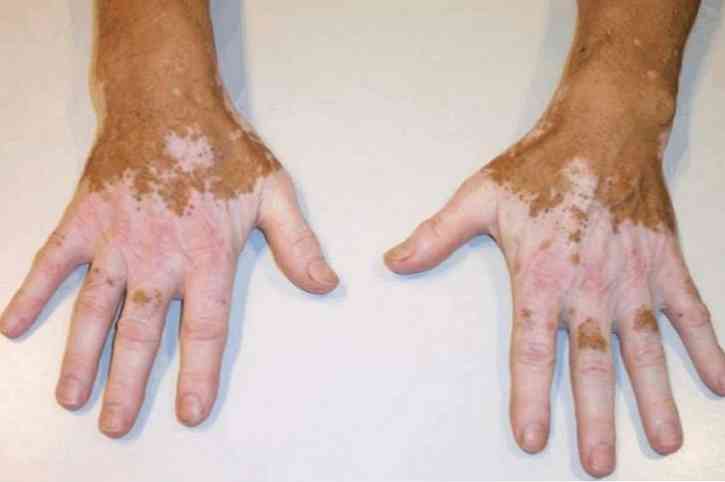
 Леукодерма је дерматолошка патологија у којој је пигментација оштећена у одређеним деловима коже. То се дешава због кршења синтезе и акумулације или убрзаног уништавања пигмента. Леукодерма се манифестује дисколорацијом коже.
Леукодерма је дерматолошка патологија у којој је пигментација оштећена у одређеним деловима коже. То се дешава због кршења синтезе и акумулације или убрзаног уништавања пигмента. Леукодерма се манифестује дисколорацијом коже.
Патологија се односи на полиетиолошки поремећај - то значи да се може догодити из више разлога. Величина, количина и локација бељених подручја зависе од њих..
Дијагноза се поставља на основу прегледа пацијента. Али, такође је важно утврдити прави узрок појаве леукодерме, стога дијагностичке мере могу бити веома, веома.
Третман зависи од порекла боје коже. То могу бити системске методе и локална терапија..
Леуцодерма: шта је то?
 Описана патологија није посебна болест коже. Може се јавити код различитих болести, патолошких стања и утицаја агресивних фактора..
Описана патологија није посебна болест коже. Може се јавити код различитих болести, патолошких стања и утицаја агресивних фактора..
Леукодерма је позната стотинама година. Неке цивилизације су га сматрале манифестацијом "божанске суштине човека" - али, ипак, лекари су увек покушавали да третирају ово стање..
Обрати пажњуОво је једна од најчешћих патологија - различити облици леукодерме су уочени у 5-8% укупне популације планете..
Полна (сексуална) дистрибуција леукодерме је различита и зависи од њеног типа. Неки облици патологије повезани су са Кс хромозомом, стога се дијагностицирају само код мушкараца, други, најчешће стечени, једнако су уобичајени код мушкараца и жена. Облици леукодерме, који углавном погађају жене, рјеђи су него други типови описаних поремећаја..
Разлози
Леукодерма је урођена и стечена. Разлог настанка конгениталне форме је нарушавање формирања пимента због прекида феталног развоја. С друге стране, такви кварови настају услед утицаја на организам трудне жене и фетуса негативних спољашњих и унутрашњих фактора.. Најчешће је то:
- лоше навике будуће мајке - пушење, конзумирање алкохола и дрога;
- физички утицај - механичке повреде абдомена, ефекат абнормалних температура (низак или висок), излагање зрачењу (због професионалног контакта са радиоактивним супстанцама или опремом, пролажењем метода рендгенског прегледа и радиотерапије, неовлашћеног приступа извору зрачења);
- хемијских фактора - токсина микроорганизама, штетних домаћинстава и индустријских материја;
- хроничне болести будуће мајке, посебно код оштећења виталних система - кардиоваскуларног и респираторног;
- стрес код куће и на послу.
Пошто узроци стеченог леукодерма могу бити бројни, сви су подељени у групе ради практичности. Најчешће такви разлози могу бити:
- инфективни;
- параситиц;
- аутоимуне;
- генетски;
- хемијска;
- професионални;
- запаљива;
- трауматично.
Од свих заразних болести, најчешћи узрок настанка леукодерме су:
- сифилис је заразна болест изазвана бледим трепонемом;
- губа - хронична грануломатоза, која је узрокована гљивицом микобактерије и која наставља са примарном лезијом коже;
- неке лишајеве - кожне лезије гљивичне природе.
Паразитски узрок леукодерме је хелминтска инвазија..
Аутоимуне болести које могу бити подстицај за појаву овог поремећаја су често:
- системски лупус еритематозус - системска аутоимуна лезија везивног ткива;
- склеродерма је патологија везивног ткива са карактеристичним фибросклеротским променама на кожи и неким другим структурама људског тела.
Леукодерма на позадини генетских патологија настаје због чињенице да особа ломи генетски инкорпорирани механизам за синтезу једињења која су укључена у формирање пигмента (производња ензима, ензима, итд.). Због тога, пати од настанка меланина и других пигмената.. Такви поремећаји гена могу бити:
- спонтано;
- који произилазе из дјеловања било којих фактора који изазивају.
Пример генетских патологија, против којих леукодерма може да се развије, је болест Ваандербурга - патологија која се манифестује померањем унутрашњег угла ока, хетероцхромиа (разнобојна ириса), присуством праменова сиве косе изнад чела и губитком слуха различите тежине.
Хемијски фактори који доводе до развоја леукодерме чине обимну листу. Пре свега, то је:
- лекови;
- кућни апарати;
- индустријски реагенси;
- хемикалије које се користе у пољопривреди.
Појава професионалног леукодерме је изазвана било којим агресивним факторима са којима се контактира због професионалне потребе. Непосредни узрок је повреда личне сигурности или недостатак услова за поштовање..
Упална леукодермија се најчешће јавља код упалних болести коже.. Ово је:
- инфективни дерматитис - запаљење коже због изложености инфективним патогенима (углавном неспецифични - стафилококи, стрептококи и др.);
- Екцем је незаразна упална лезија коже коју карактерише разноврсни осип, свраб и осећај печења.
и други.
Трауматски узроци су они који су довели до слома интегритета коже. Најчешћи провокатори су опекотине коже - након њих леукодерма се развија на позадини промена.
Понекад су узроци развоја леукодерме непознати, такви облици описаног поремећаја се називају идиопатским.
Развој патологије
Нијанса људске коже зависи од присуства неколико врста пигмената у њему.. Леуцодерма се развија са:
- недовољна производња;
- повећано уништење;
- комбинација ова два фактора.
"Водећи" у формирању боје коже је меланин. Интензитет његове синтезе зависи од два фактора:
- присуство тирозина у телу - основа за формирање меланина;
- количина тирозиназе - ензим за цепање.
Ретко се јавља леукодерма због неправилног "складиштења" меланина. Нормално, неопходна је не само њена правилна синтеза, већ и таложење у посебним ћелијским укључењима - меланозомима. Под утицајем низа фактора, такав процес "складиштења" је отежан. Стога, са нормалним или чак повећаним формирањем меланина у одређеним деловима коже, то се не одлаже - појављују се леукодермне жаришта. Један од механизама таквог кршења је селективна смрт меланоцита - меланин једноставно нема где да га искључи.. Најчешћи узроци смрти су:
- разне инфекције;
- имунолошки поремећаји;
- излагање бројним агресивним хемикалијама.
Уз интензивну дезинтеграцију меланоцита, не долази до њихове благовремене замене, јер се нова генерација ових ћелија не појављује тако брзо - то такође доводи до развоја леукодерме..
У случају инфективне леукодерме, хипохромија (осветљавање коже) настаје због чињенице да микроорганизми:
- директно утичу на меланоците;
- доводи до нарушавања метаболизма ткива, против којег је ометена производња и накупљање пигмента.
Аутоимуна леукодерма произилази из чињенице да имуни систем уништава сопствене ћелије - посебно меланоците.
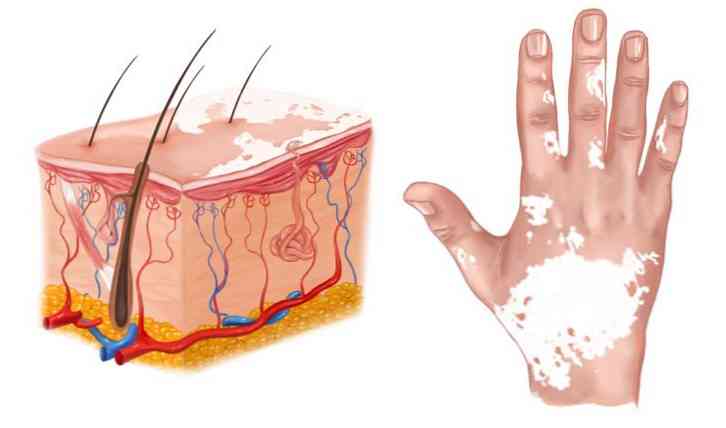 Хемијски тип описане патологије се развија због чињенице да агресивне супстанце убијају меланоците или ремете њихов метаболизам. Исти механизам развоја леукодерме се посматра под утицајем професионалних фактора..
Хемијски тип описане патологије се развија због чињенице да агресивне супстанце убијају меланоците или ремете њихов метаболизам. Исти механизам развоја леукодерме се посматра под утицајем професионалних фактора..
Цонгенитал леуцодерма има механизам генетског развоја. Али немојте бркати урођене и генетске путеве формирања леукодерме. Прве се посматрају у пренаталном периоду дјететовог развоја, а могу бити узроковане и дефектним генима који се преносе од родитеља и утицајем вањских фактора на организам трудне жене и фетуса. Потоњи се могу развити након рођења - у овом случају, генетски поремећај настаје спонтано или под утицајем агресивних фактора. То јест, конгенитална леукодерма није увек генетски детерминисана, а генетска леукодерма се не јавља увек као урођена форма.
Конгенитална форма патологије, која је описана, често се дијагностицира заједно са другим малформацијама. Открива се одмах након рођења детета, док се тежина депигментације не може разликовати од њене тежине у присуству стечених облика леукодерме..
Ако се описана повреда посматра на позадини било које патологије коју карактерише појачана производња пигмената (на пример, Аддисонова болест - недовољна синтеза глукокортикостероида у надбубрежној кори), онда се ефекат замене не примећује. Међутим, неки делови коже могу бити депигментирани, други - хиперпигментирани..
Екстремна тежина леукодерме се манифестује албинизмом - потпуним одсуством пигмента.
Симптоми леукодерме
Главна манифестација описане патологије је повреда пигментације коже у различитим деловима тела. Врста таквих повреда може бити другачија - зависи од узрока и облика патологије.
У случају инфективног сифилитичког леукодерме, обојена подручја се откривају углавном на:
- врат;
- трунк;
- понекад лице.
Идентификована су три клиничка облика сифилитичке леукодерме:
- месх;
- мермер;
- спотти.
Са развојем мрежног облика, депигментациона подручја су многа мала жаришта која личе на чипку. Када су мермерни облици таквих подручја састављени од белих тачака са нејасним контурама које се могу спојити. У случају пјегавог сифилитичког леукодерме, формирају се изоловани округли жаришта хипохрома, која су скоро исте величине и имају јасне контуре..
Када лепрокоматозни леукодерма често долази до:
- рамена;
- подлактице;
- кукови;
- назад;
- задњице.
Његова посебност лежи у формирању округлих жаришта депигментације који имају јасне границе и могу остати дуго времена (често и много година) без икаквих промјена..
Код аутоимуних облика леукодерме, не само хипохромија, већ и:
- љуштење коже;
- његова атрофија је "осиромашење" коже, њихово стањивање.
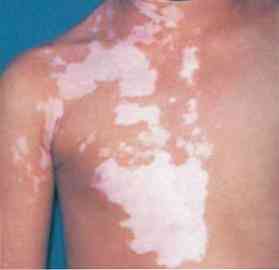 Слични знакови су уочени код развоја хемијске леукодерме..
Слични знакови су уочени код развоја хемијске леукодерме..
У инфламаторној леукодерми, на местима кожних лезија појављују се подручја хипохрома. У исто време, цицатрициал промене се често налазе у центру лезије са слабом пигментацијом..
Стечени облици леукодерме карактерисана разним симптомима, јер је у великој мери одређена патологијом. У овом случају, поремећаји коже у облику жаришта депигментације могу се комбиновати са поремећајима других органа и система..
Дијагностика
Дијагнозу леукодерме није тешко направити на основу притужби пацијента, а резултати рутинског прегледа - депигментација се не може замијенити са другим поремећајима на дијелу коже. Важно је не само утврђивање леукодерме, већ и дијагноза стања која су довела до развоја ове патологије. То ће захтијевати укључивање бројних додатних истраживачких метода..
Резултати физичког испитивања:
 на прегледу, на различитим деловима коже пацијента, откривају се подручја одсуства њене обојености, која могу бити различитих облика, величина и локализација. У неким случајевима, такве лезије су окружене ивицом хиперпигментације - замрачења због повећане количине пигмента. Такође, у неким патологијама може доћи до љуштења и ожиљка;
на прегледу, на различитим деловима коже пацијента, откривају се подручја одсуства њене обојености, која могу бити различитих облика, величина и локализација. У неким случајевима, такве лезије су окружене ивицом хиперпигментације - замрачења због повећане количине пигмента. Такође, у неким патологијама може доћи до љуштења и ожиљка;- палпација (палпација) - информативан је, ако се појављује низ болести праћених знаковима леукодерме, уз хипохроматозу, десквамација се појављује.
Будући да се леукодерма може појавити са веома великим бројем болести и патолошких стања, да би их се верификовало, пацијент ће морати да прође различите инструменталне и лабораторијске методе испитивања. У циљу оптимизације дијагностичког процеса, укључене су консултације разних сродних стручњака (терапеута, ендокринолога, имунолога и других). Они ће описати опсег неопходних дијагностичких метода..
Методе инструменталне дијагностике су универзалне:
- преглед помоћу Воодове ултраљубичасте лампе;
- биопсија - сакупљање депигментисаних подручја коже са накнадним прегледом под микроскопом. Ако постоји много лезија, онда се прикупљање ткива врши из неколико области различите локализације (руке, ноге, тело, итд.).
Лабораторијске дијагностичке методе, најчешће захваћене леукодермом, су:
 комплетна крвна слика - помоћи ће да се направи диференцијална дијагноза болести које су постале позадина за настанак леукодерме. Дакле, повећање броја леукоцита и ЕСР указује на присуство инфламаторног процеса у телу (укључујући и инфективне). Повећање броја еозинофила може сигнализирати алергијске процесе или хелминтску инвазију. Знаци анемије (смањење броја црвених крвних зрнаца и хемоглобина) могу указивати на хемијско (токсично) порекло депигментације;
комплетна крвна слика - помоћи ће да се направи диференцијална дијагноза болести које су постале позадина за настанак леукодерме. Дакле, повећање броја леукоцита и ЕСР указује на присуство инфламаторног процеса у телу (укључујући и инфективне). Повећање броја еозинофила може сигнализирати алергијске процесе или хелминтску инвазију. Знаци анемије (смањење броја црвених крвних зрнаца и хемоглобина) могу указивати на хемијско (токсично) порекло депигментације;- имунолошки тестови - користе се за потврђивање или искључивање аутоимуног облика леукодерме;
- Вассерманова реакција - потврђује или уклања развој сифилиса, што може изазвати појаву леукодерме;
- откривање антинуклеарних антитела - практикује се у дијагностици системског еритематозног лупуса, код којег се често развија леукодерма;
- хистолошко испитивање - проучавање биопсије коже. У зависности од врсте и узрока леукодерме, депигментисане лезије могу показивати знакове упале, ожиљног ткива, отицања дермиса или промјене у епидермису. Често се уочавају абнормалности меланоцита - њихове структурне промјене, смањен број или потпуни недостатак.
У неким облицима леукодерме потребно је генетско тестирање..
Диференцијална дијагностика
Диференцијална (карактеристична) дијагностика се изводи између вишеструких патологија, против којих се може јавити леукодерма. С обзиром на друге дерматолошке поремећаје, није неопходна сама дифузна дијагноза описане повреде, јер је немогуће визуелно збунити недостатак пигмента са другим дерматолошким поремећајима..
Компликације
Главна компликација леукодерме је повреда естетског изгледа коже. Неки пацијенти га перципирају врло болно, што се може манифестовати различитим психонеуротским реакцијама. Посебно често се посматрају са дуготрајним третманом, што не даје очекиване резултате..
Леуцодерма третман
Прво правило леукодермне терапије је да се отклоне узроци који су изазвали кршење пигментације коже.. Главни циљеви и препоруке су:
- са инфективним облицима - антибиотска терапија;
- у аутоимуној патологији - употреба имуносупресивних и цитостатичких лијекова;
- са хелминтским инвазијама - узимањем антихелминтхиц дроге;
- у случају хемијске леукодерме - често није потребан посебан третман, у неким случајевима довољно је прекинути контакт са хемијским једињењима која су узроковала губитак боје коже, отказати или замијенити провокативне лијекове;
- у инфламаторном облику - употреба нестероидних антиинфламаторних лијекова;
- са професионалном леукодермом - променом занимања;
- са урођеним облицима описане патологије - вежба се врши пресађивање коже из здравих подручја.
За било коју врсту патологије, прописана је терапија одржавања. Помоћи ће стабилизовати нормалне метаболичке процесе, значајно побољшати стање коже пацијента и убрзати обнову нормалне пигментације.. Именован:
- посебна дијета - наиме, употреба намирница које су богате тирозином: јаја, плодови мора, јетра (боље теле), зобена каша и хељда;
- витамини А, Е, ПП и група Б;
- апотекарски витаминско-минерални комплекси који садрже цинк и бакар;
- ПУВА терапија - третман коже са фотоактивним супстанцама након чега слиједи ултраљубичасто зрачење. Неке врсте описане патологије реагују на ултраљубичасто зрачење са повећаном депигментацијом, па се овај начин лијечења прописује селективно и опрезно..
Превенција
Не постоје методе превенције урођених облика леукодерме. Ризик њиховог развоја може се спријечити ако је трудница заштићена од утјецаја агресивних фактора на свој организам и фетус..
Основа превенције стеченог облика леукодерме су:
 превенцију болести и патолошких стања, код којих се може јавити описана патологија, а ако су се већ појавили, њихово благовремено откривање и адекватно лијечење;
превенцију болести и патолошких стања, код којих се може јавити описана патологија, а ако су се већ појавили, њихово благовремено откривање и адекватно лијечење;- избегавање дејства патолошких фактора који могу довести до развоја леукодерме;
- конзумирање хране богате тирозином;
- користити само доказане хигијенске производе за негу коже и декоративну козметику;
- заштита коже од ултраљубичастог зрачења - избјегавање излагања сунцу или кориштење затворене одјеће, одбијање посјета соларијуму.
Форецаст
Прогноза леукодерме за живот и здравље је повољна - ово стање не представља никакву претњу (на пример, малигна дегенерација депигментисаних места коже није уочена).
Козметичка прогноза у многим случајевима је неизвјесна. Често се леукодерма сама елиминише, ако је извршена компетентна обрада патологије, против које је дошло до описаног поремећаја. Конгениталне и имунолошке сорте леукодерме су изузетно тешке за лечење, тако да је постизање бар делимичног обнављања нормалне боје коже веома проблематично, кршења могу да трају и годинама..
Козметичке прогнозе се могу погоршати током само-третмана - укључујући и популарне методе. Користећи их, пацијент никада не зна да ли ће доћи до исте алергијске реакције на кориштена средства. Употреба домаћих лосиона, трљање са разним "лековима" на бази биљних компоненти, зрачење НЛО лампом не само да не може да има терапеутски ефекат, већ може да погорша ово патолошко стање.
Ковтониук Оксана Владимировна, медицински коментатор, хирург, консултантски лекар


 на прегледу, на различитим деловима коже пацијента, откривају се подручја одсуства њене обојености, која могу бити различитих облика, величина и локализација. У неким случајевима, такве лезије су окружене ивицом хиперпигментације - замрачења због повећане количине пигмента. Такође, у неким патологијама може доћи до љуштења и ожиљка;
на прегледу, на различитим деловима коже пацијента, откривају се подручја одсуства њене обојености, која могу бити различитих облика, величина и локализација. У неким случајевима, такве лезије су окружене ивицом хиперпигментације - замрачења због повећане количине пигмента. Такође, у неким патологијама може доћи до љуштења и ожиљка; комплетна крвна слика - помоћи ће да се направи диференцијална дијагноза болести које су постале позадина за настанак леукодерме. Дакле, повећање броја леукоцита и ЕСР указује на присуство инфламаторног процеса у телу (укључујући и инфективне). Повећање броја еозинофила може сигнализирати алергијске процесе или хелминтску инвазију. Знаци анемије (смањење броја црвених крвних зрнаца и хемоглобина) могу указивати на хемијско (токсично) порекло депигментације;
комплетна крвна слика - помоћи ће да се направи диференцијална дијагноза болести које су постале позадина за настанак леукодерме. Дакле, повећање броја леукоцита и ЕСР указује на присуство инфламаторног процеса у телу (укључујући и инфективне). Повећање броја еозинофила може сигнализирати алергијске процесе или хелминтску инвазију. Знаци анемије (смањење броја црвених крвних зрнаца и хемоглобина) могу указивати на хемијско (токсично) порекло депигментације;
 превенцију болести и патолошких стања, код којих се може јавити описана патологија, а ако су се већ појавили, њихово благовремено откривање и адекватно лијечење;
превенцију болести и патолошких стања, код којих се може јавити описана патологија, а ако су се већ појавили, њихово благовремено откривање и адекватно лијечење;