
 Дубока пиодерма је група гнојних инфективних патологија које утичу на дубоке слојеве коже. Најчешће су узроковане стафилококима и стрептококима..
Дубока пиодерма је група гнојних инфективних патологија које утичу на дубоке слојеве коже. Најчешће су узроковане стафилококима и стрептококима..
Клиничка слика се нужно манифестује отицањем коже, болом, црвенилом и формирањем гноја. Могу се развити и други симптоми, зависно од интензитета упале и врсте патогена..
Дијагноза дубоке пиодерме заснива се на прегледу коже и потврђује се помоћу додатних истраживачких метода (најважнија је идентификација патогена)..
Хируршки третман (стварање услова за одлив гноја) и конзервативан (употреба антибиотика, завоја).
Општи подаци
Са дубоком пиодермом, дермис, поткожно масно ткиво и привјесци коже - захваћени су фоликули длака, зној и лојне жлијезде, који се налазе у дубоким слојевима коже..
Обрати пажњуДубока пиодерма је једна од најчешћих кожних поремећаја - она чини 30 до 40% свих дерматолошких обољења. Једнако често се развија код одраслих и дјеце, мушкараца и жена..
Практично свака особа барем неколико пута у свом животу имала је различите типове дубоке пиодермије.. Разлози за тако високу учесталост су:
- преваленца патогена (стафилокока и стрептокока);
- њихова висока вирулентност (способност изазивања заразне болести);
- веома велики број сојева.
По правилу, ова патологија живота не угрожава, а понекад се и самостално елиминише због доброг рада имунолошког система.. Али има случајева када је гнојна пиодерма изазвала:
- развој интоксикације;
- формирање метастатских гнојних жаришта;
- појаву сепсе - генерализованог ширења инфективног агенса крвљу или лимфом у целом телу са формирањем секундарних гнојних жаришта;
- смрт због тешких компликација.
Разлози
Непосредни узрок развоја дубоке пиодерме је пиогена микрофлора. Међутим, утврђено је да непатогени патогени могу довести до развоја ове патологије.
Инфективни агенси, који су посејани са дубоком пиодермом, су:
- патогени - карактерише га одређена агресивност према људским ткивима и способна је да у било којим условима узрокује повреде у њима;
- условно патогене - оне које нормално не штете, али у присуству фактора неповољних за организам развијају насилну агресивну активност.
Генерално, дубока пиодерма је узрокована:
- стафилококи (укључујући Стапхилоцоццус ауреус);
- стрептококе;
- Псеудомонас аеругиноса.
Утврђено је да је у више од 95% случајева описане болести изазвана кокалном флором. Разлози за то су следећи:
- веома је распрострањена у животној средини;
- таква микрофлора живи на површини коже апсолутно здраве особе.
Дубока пиодерма се чешће јавља и развија се брже ако постоји низ повољних фактора.. Оне укључују:
- повреде;
- смањен имунитет;
- хроничне жаришта инфекције у телу;
- неке ендокрине патологије;
- осиромашење тела;
- хиповитаминоза;
- занемаривање личне хигијене;
- вишак производње себума;
- хипотермија.
Од повреда, развој гнојне пиодерме је најчешће узрокован опекотинама..
Смањен имунитет, који доприноси настанку дубоке пиодерме, примећен је са имунодефицијенцијама:
- конгенитално;
- стечена.
Ако постоје хронични жаришта инфекције у организму, то значи да су „добављач“ патогене микрофлоре, која, ширећи се крвљу или лимфом на кожу, провоцира развој различитих облика дубоке пиодерме..
Од ендокриних патологија, дијабетес мелитус постаје основа за развој описане патологије - кршење метаболизма угљених хидрата због недостатка хормона инсулина..
Осиромашење пацијента, које доприноси развоју дубоке пиодермије, може се приметити у случајевима као што су:
- стање након операције - посебно дуга кавитација;
- болести гастроинтестиналног тракта;
- тешке повреде;
- тешке инфективне болести - туберкулоза;
- малнутриција;
- дуготрајне дијете;
- анорексија је неуропсихијатријски поремећај који се манифестује као опсесивна жеља за губитком тежине и страхом од гојазности.
Хиповитаминоза може довести до развоја пиодерме ако се дуго посматрају..
Чак и једнократно занемаривање личне хигијене може довести до развоја дубоке пиодермије..
Обрати пажњуПрекомерна производња себума доприноси формирању идеалне средине за развој патогене микрофлоре, те стога доводи до појаве описане патологије.
Прехладење коже доводи до неравнотеже локалних метаболичких процеса, што може допринети адхеренцији патогене микрофлоре и развоју дубоке пиодерме..
Развој патологије
У зависности од врсте патогена, најчешће се најчешће јављају различити облици дубоке пиодермије:
- стапхилодерма;
- стрептодерма;
- стрептостафилодерма - мешовити облици.
Због микрофлоре продире дубоко у ткиво (посебно директно у кожу), јер имају погодније услове за репродукцију и виталну активност.. Продирање се одвија кроз:
- пукотине и микропукотине;
- оштећење епидермиса (површински слој коже);
- дуж штапова за косу;
- на каналима кожних жлезда - лојних и знојних.
Једном унутар ткива, микроорганизми почињу да се множе веома брзо. У процесу издржавања издвајају се:
- ензиме неопходне за стварну активност микроба;
- токсина.
А они и други могу изазвати уништавање (уништавање) ћелија коже. На позадини таквих процеса у дермису формира се примарни фокус, али у овој фази нема знакова дубоке пиодермије..
Микробни патогени и све супстанце које излучују имају јака имуногена својства. Због тога, буквално одмах након формирања примарног фокуса, имуни систем се одмах активира.. У редоследу приоритета, уочене су следеће реакције:
- ткивни макрофаги улазе у ћелије које су способне да апсорбују стране елементе;
- хемотаксијом, неутрофили, једна од варијанти леукоцита, стижу у будући центар дубоке пиодерме;
- последњи су лимфоцити - такође врста белих крвних зрнаца..
Сви ћелијски елементи луче биолошки активне супстанце које доводе до традиционалне реакције ткива:
- локални едем;
- хиперемија (црвенило);
- повећање локалне температуре;
- болне сензације.
У то време се развија прва фаза дубоке пиодерме - формирање инфламаторног нидуса и његово даље повећање.
Ако особа има нормалан имунитет, она ограничава упални процес - који се не протеже на околна ткива. Уочено је следеће:
- неутрофили нападају патогене микроорганизме, као и сопствена оштећена ткива (у другом случају се патолошки процес назива секундарна алтерација - оштећење);
- формира се гној. Састоји се од фрагмената патогена, уништених сопствених ћелија и мртвих неутрофила..
Симптоми дубоке пиодермије
Постоји неколико облика дубоке пиодерме, чији се симптоми разликују. Ово је:
- дубоки гнојни фоликулитис;
- ецтхима вулгарис;
- пептични улкус.
Дубоки гнојни фоликулитис - инфективне гнојне лезије дубоких дијелова фоликула длаке. Ово је један од најлакших облика дубоке пиодерме. Његова разлика од уобичајеног фоликулитиса - деструктивно оштећење фоликула косе.. Симптоми су следећи:
- бол у подручју упале;
- отицање ткива;
- црвенило коже преко лезије;
- током прогресије - отицање гнојног фокуса над кожом, која је прозирна кроз кожу.
Вулгар ецтхима - Ово је тип дубоке пиодермије узроковане стрептококном микрофлором. У исто време најчешће се погоди кожа потколенице. Углавном се јавља код ослабљених пацијената, али се понекад јавља код здравих због велике акумулације стрептококне микрофлоре на кожи и присутности мањих повреда у њој, које се у нормалним условима не сматрају ранама, јер се формирају на микроскопском нивоу. Клиничка слика са ектимом је следећа:
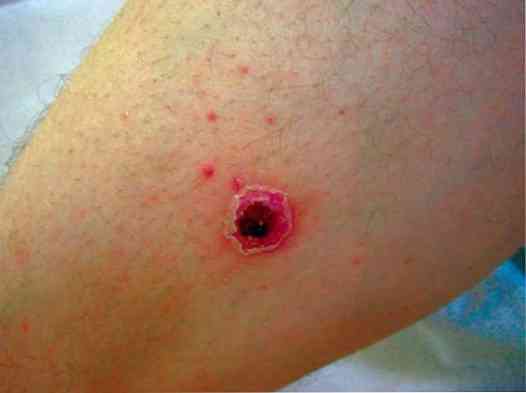 прво се на кожи формирају пустуле - мале шупљине са мутним садржајем серозне природе (понекад - хеморагичне);
прво се на кожи формирају пустуле - мале шупљине са мутним садржајем серозне природе (понекад - хеморагичне);- бубуљица нестаје, а на њеном месту се појављује типичан центар дубоке пиодерме - болна улцерација, окружена наглашеним упалним рубом, са слојем гноја на дну;
- 2-3 недеље након формирања чира почиње да се постепено ожиљак појављује..
Улцеративна пиодерма - То је врста дубоке пиодерме, која се манифестује ерозијом и која је узрокована мешовитом микрофлором. "Лидери" су Стапхилоцоццус ауреус и Стрептоцоццус група А. Улцеративни вегетативни пиодерми овог типа углавном се развијају код ослабљених пацијената:
- мршаве особе;
- пати од алкохолизма;
- старије особе.
Ерозија има следеће карактеристике:
- локализација - развијају се на доњим екстремитетима;
- облика - неправилног облика;
- на контурама - са подераним ивицама, које су окружене рубом упале;
- на типу дна - покривеног коре или гноја;
- мирисом - ако дође до пражњења, онда ерозија одише непријатним смрдљивим мирисом.
Таква ерозија не лечи дуго времена и склона је поновном појављивању или појављивању у другим деловима коже..
Такође, дубоке пиодерије укључују:
- боилс;
- царбунцлес;
- гнојни хидраденитис.
 Боил - гнојно-некротична лезија фоликула длаке уз укључивање околних ткива у патолошки процес. Може да компликује фоликулитис, па се формира независно. Истовремено, на површини коже која окружује косу, прво се појављује ожиљак црвене боје промјера од неколико милиметара до 1-2 цм, болан, густ, врућ на додир. Инфилтрација се замењује формирањем гноја, док се у центру гноја формира некротична шипка. Одбијена је за 3-5 дана, на њеном месту се појављују улцерације, које се брзо запљускују.
Боил - гнојно-некротична лезија фоликула длаке уз укључивање околних ткива у патолошки процес. Може да компликује фоликулитис, па се формира независно. Истовремено, на површини коже која окружује косу, прво се појављује ожиљак црвене боје промјера од неколико милиметара до 1-2 цм, болан, густ, врућ на додир. Инфилтрација се замењује формирањем гноја, док се у центру гноја формира некротична шипка. Одбијена је за 3-5 дана, на њеном месту се појављују улцерације, које се брзо запљускују.
Царбунцле - гнојно-некротична лезија неколико коса косе са захваћањем околних ткива у патолошком процесу. Када утиче на дубље слојеве дермиса и поткожне масти. Прво, дубока, врућа и болна инфилтрација појављује се у дубинама коже, изнад ње је плавичасто-љубичаста. Даље се јављају пустуле, које пуцају, са гнојем и некротичним штапићима. Појављује се улцерација која се чисти и лечи - формира се ожиљак. Карактеристично кршење општег стања тела - хипертермија (повишена телесна температура) до 38.0-39.0 степени Целзијуса, слабост.
Пурулент хидраденитис - гнојна упала знојних жлезда. Чиреви се развијају у пазусима, ареоли и аногениталним подручјима. Прво, постоји болни цијанотични чвор, који је подвргнут гноју. Након неколико дана, он се спонтано отвара, стварајући обилну количину гноја. Прочишћавање од гноја и зарастање се одвија, а ожиљци су изузетно ријетки. Општи симптоми благи.
Дијагностика
Лако је дијагностицирати различите облике дубоке пиодерме - то се ради на основу пацијентових притужби, историје болести и података о прегледу. Међутим, такође је важно разјаснити детаље - нарочито одредити врсту патогена који је изазвао развој гнојног процеса..
Физички преглед је открио:
- када се гледа - отицање ткива, црвенило коже преко гнојног фокуса;
- палпација (палпација) - бол, отицање, повећана локална температура.
Од инструменталних истраживачких метода у дијагностици дубоких пиодерма користе се:
- пункција - пункција гнојног фокуса усисавањем гнојног садржаја, који се затим испитује под микроскопом;
- биопсија - сакупљање фрагмената површине ране, након чега слиједи преглед под микроскопом. Потребно је да се процени стање ткива у сумњивим случајевима - на пример, када нису типични, зидови чира су превише густи, зарастају се након чишћења од гноја и тако даље;
- ревизија са хируршком сондом - ако се током стварања гноја формира дубоки кратер, његове карактеристике се проучавају помоћу хируршке сонде. Такође, користећи сонду, можете осетити дно чира.
Ако постоји сумња на формирање метастатских гнојних жаришта, може се користити:
- ултразвук меког ткива;
- Рендгенски преглед груди;
- Рендгенски преглед абдоминалних органа;
- Компјутеризована томографија (ЦТ) је најинформативнија за анализу тврдих ткива, па се користи у случајевима сумње на оштећење костију (посебно остеомијелитис - гнојно топљење коштаног ткива са формирањем фистуле);
- магнетна резонанција (МРИ) - најинформативнија при проучавању меких ткива.
Методе лабораторијских истраживања које се примењују су:
 комплетна крвна слика - открила је повећање ЕСР и броја белих крвних зрнаца (леукоцитоза) са померањем лево од леукоцитне формуле, што указује на упални процес;
комплетна крвна слика - открила је повећање ЕСР и броја белих крвних зрнаца (леукоцитоза) са померањем лево од леукоцитне формуле, што указује на упални процес;- култура крви за стерилност - изводи се са прогресијом било којег облика дубоке пиодермије, када се сумња на сепсе. Нормално, људска крв је стерилна;
- бактериоскопско испитивање - пунктат се испитује под микроскопом, у њему се идентификује патоген. Такође откривају велики број леукоцита, понекад - црвених крвних зрнаца;
- бактериолошка истраживања - сијају пунктате на хранљивим медијима, очекују колоније да расту неколико дана, њихове карактеристике одређују тип патогена. Најчешће се откривају стафилококи или стрептококи, често мешовита микрофлора. Такође, овај дијагностички метод се користи за одређивање осетљивости инфективног агенса на антибиотике, што је важно за наредне медицинске рецепте;
- хистолошко испитивање - под микроскопом проучавати хистолошку (ткивну) структуру биопсије. То је, прије свега, важно за потврђивање или негирање дијагнозе малигне патологије - велики број таквих тумора може се манифестирати као чир, који се може и гнојити када се припоји секундарна инфекција..
Диференцијална дијагностика
Диференцијална (препознатљива) дијагностика се изводи између облика дубоке пиодермије. Такође морате разликовати гнојни фоликулитис и серозну.
Важно јеУ неким случајевима потребно је направити дијагнозу између чирева који се формирају у описаној патологији и малигних неоплазми у облику чирева..
Компликације
Дубока пиодерма може бити компликована:
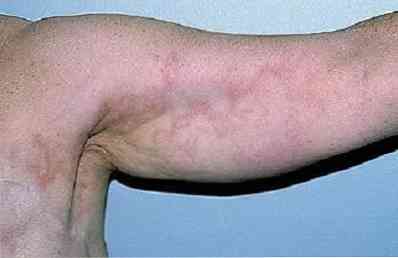 лимфаденитис - инфламаторни (гнојни у тешким случајевима) лимфни чворови;
лимфаденитис - инфламаторни (гнојни у тешким случајевима) лимфни чворови;- лимфангитис - запаљење лимфних судова;
- менингитис је упални процес у менингесима. Посебно се често јавља када се унутар назолабијалног трокута налазе жаришта гнојне пиодерме - постоје анастомозе (поруке) крвних судова по којима се инфекција уноси у структуре лобање;
- апсцес - ограничен апсцес меког ткива;
- флегмон - проливена гнојна лезија меких ткива;
- сепса - озбиљно стање услед ширења инфекције у целом телу. Може бити праћено формирањем секундарних чирева у органима и ткивима;
- токсични шок - тешка повреда микроциркулације услед масовног протока токсина микроорганизама у крви.
Третман дубоке пиодерме
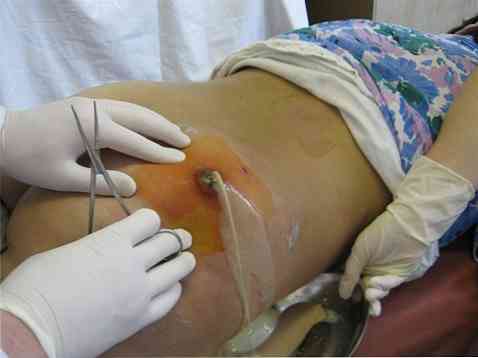
У хирургији постоји правило: "Ако постоји гној, треба га уклонити." Стога, ако постоје знаци акумулације чак и мале количине гноја, то је индикација за њену евакуацију операцијом. Претходни покушај убода чирева и усисавање гноја били су неефикасни - гнојна шупљина би требала бити широко откривена за адекватан одлив патолошких садржаја.
Строго забрањено:
- самосталне отворене области гноја - такву манипулацију треба да обавља хирург у поликлиници или хируршкој болници;
- топла жаришта гнојења - ово може бити препуно ширег ширења патолошког процеса.
Хируршка интервенција може бити различитог волумена у зависности од величине гнојног фокуса, али се често изводе следеће манипулације:
- аутопсија. У исто време, увек треба да имате на уму присуство могућих "џепова", гнојних цурења, дакле аутопсија треба да буде широка ако је потребно;
- санација (чишћење) гнојног фокуса испирањем са антисептичким растворима;
- одводњавање помоћу гумених завршетака (уске дуге траке), а код отварања великих гнојних жаришта - танке ПВЦ цијеви. Крај дипломаната или епрувете се уноси у шупљину апсцеса, а други се извлачи да би се уклонио преостали гнојни садржај и вода за прање;
- облачење са хипертоничним раствором.
Затварање постоперативне ране није извршено..
Истовремено привлачи конзервативну терапију. Заснива се на следећим задацима:
 антибактеријски лекови. Прво, примењују се антибиотици широког спектра, онда када су резултати бактериолошког сетве готови, прописују се антибактеријски лекови, узимајући у обзир осетљивост патогена на њих;
антибактеријски лекови. Прво, примењују се антибиотици широког спектра, онда када су резултати бактериолошког сетве готови, прописују се антибактеријски лекови, узимајући у обзир осетљивост патогена на њих;- против болова;
- лигација. Пре потпуног пречишћавања постоперативне ране користе се антисептички препарати локалне намјене, затим - средства за регенерацију која убрзавају раст бушотине бившег апсцеса са гранулационим ткивом:
- стафилококни токсоид, антистафилококна хиперимунска плазма - у тешким случајевима.
Превенција
Правила за превенцију дубоке пиодерме су веома једноставна:
- лична хигијена;
- исправно и правовремено лечење кожних лезија;
- спречавање развоја било које инфекције у организму, а ако је већ развијена - правовремено откривање жаришта и њихово елиминисање. Ово посебно важи за каријес (оштећење тврдих ткива зуба), хроничне инфекције горњих респираторних путева и тако даље.
Форецаст
Прогноза за дубоку пиодерму је генерално повољна - добро је научена да се лечи у модерној хирургији..
Прогноза се погоршава код ослабљених пацијената са смањеним нивоом имунитета, јер се у релативно кратком временском периоду могу развити тешке компликације које могу бити фаталне..
Ковтониук Оксана Владимировна, медицински коментатор, хирург, консултантски лекар


 прво се на кожи формирају пустуле - мале шупљине са мутним садржајем серозне природе (понекад - хеморагичне);
прво се на кожи формирају пустуле - мале шупљине са мутним садржајем серозне природе (понекад - хеморагичне); комплетна крвна слика - открила је повећање ЕСР и броја белих крвних зрнаца (леукоцитоза) са померањем лево од леукоцитне формуле, што указује на упални процес;
комплетна крвна слика - открила је повећање ЕСР и броја белих крвних зрнаца (леукоцитоза) са померањем лево од леукоцитне формуле, што указује на упални процес; лимфаденитис - инфламаторни (гнојни у тешким случајевима) лимфни чворови;
лимфаденитис - инфламаторни (гнојни у тешким случајевима) лимфни чворови; антибактеријски лекови. Прво, примењују се антибиотици широког спектра, онда када су резултати бактериолошког сетве готови, прописују се антибактеријски лекови, узимајући у обзир осетљивост патогена на њих;
антибактеријски лекови. Прво, примењују се антибиотици широког спектра, онда када су резултати бактериолошког сетве готови, прописују се антибактеријски лекови, узимајући у обзир осетљивост патогена на њих;